.jpg)
胰腺癌是恶性程度相当高的一种常见消化系统肿瘤,伴随着各种新药和治疗方法的出现,包括晚期肝癌在内,不少原来认为很难治愈的恶性肿瘤都已经看到了“曙光”,患者的总体生存时间和疾病控制率得到了很大提升,这要归功于靶向药物和免疫治疗的出现。然而胰腺癌仍然是目前难以攻克的“堡垒”,而且近年来的发病率有继续增高的趋势,根据美国最新资料显示,胰腺癌5年生存率仍然徘徊在5%左右。
一、胰腺癌的流行病学
根据肿瘤发生的部位,胰腺癌分为胰头癌和胰体尾部癌;根据病理分型,胰腺癌包括导管细胞腺癌(占90%),粘液性囊腺癌,腺泡细胞癌,以及其他更为罕见的病理类型。
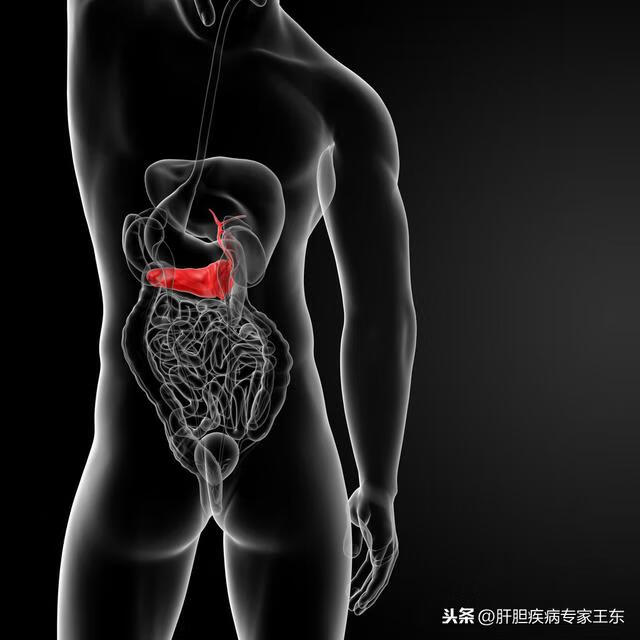
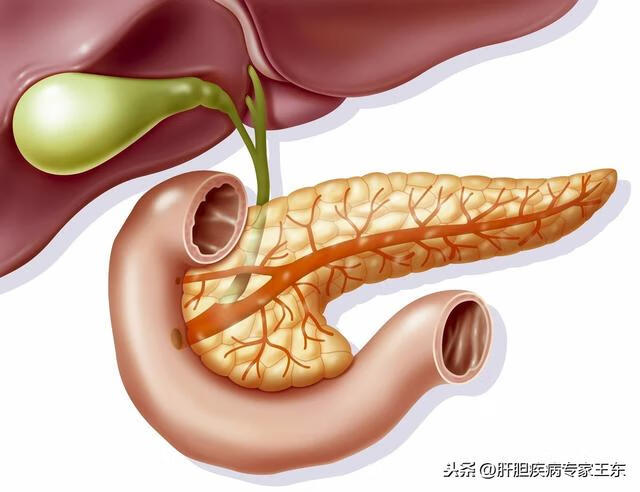
之前也讲过,胰腺位置特殊,“隐藏”在腹膜后,属于后腹膜器官,其头部(胰头)位于十二指肠弯曲所形成的凹处;其主体,即胰腺的主要部分(胰体),位于胃的正后部;而胰腺的尾部(胰尾)则延伸至脾脏处,甚至深陷入脾门(脾脏血管进出脾脏的位置),由于这种特殊的解剖位置以及胰腺癌的生物学特性,使得超过80%以上的胰腺癌到了晚期才被发现,不仅无法通过手术治疗,而且药物疗效也很差。

胰腺癌主要还是见于中老年人,其中60岁以上占全部发病人数的70%,但中年人的发病呈逐渐升高趋势,来自世界卫生组织(WHO)和我国肿瘤流行病调查资料显示,胰腺癌总体发病率为4.9例/10万人,死亡率则为4.8例/10万人,胰腺癌是我国人口死亡的十大恶性肿瘤之一,通常从诊断到死亡的时间不超过1年,其中我国东北和华东地区的发病和死亡率要高于华北、华中、西南和华南地区,城市高于农村,男性要比女性更常见。
二、那些致病因素会增加胰腺癌的发生
1)吸烟:每吸一根烟就是在缩短我们的生命,吸烟已被公认为是胰腺癌的危险因素之一,研究表明,大约27%左右的胰腺癌是由吸烟引起的,每天吸烟超过20支,发生胰腺癌的风险提高3倍;
2)过量饮酒:饮酒过度会严重破坏胰腺的功能,不仅会导致急性和慢性胰腺炎的发生,严重影响胰腺功能,而且酗酒也是胰腺癌发病的高危因素之一;

3)高蛋白、高胆固醇饮食:胰腺癌夺去了世界著名男高音歌唱家帕瓦罗蒂的生命,对他来说,排在第一位的嗜好大概不是歌唱,而是美食,一副好胃口早早成就了他300余斤的大块头,胰腺疾病也紧随其后了;研究发现,每天吃热狗与香肠等加工肉类超过50克的人,比不吃的人患胰腺癌的几率高2/3;每天吃50克以上猪肉、牛肉等红肉的人,得胰腺癌的风险也会增加50%;

4)环境因素:长期接触某些致癌物质,可能与胰腺癌的发病密切相关;
5)慢性疾病:慢性胰腺炎、糖尿病、既往接受过胃部手术等容易发生胰腺癌;
6)遗传因素:约6~8%的胰腺癌有家族趋向,某些遗传病如家族性遗传性结直肠息肉病、黑斑息肉综合征(Peutz-Jeghers综合征)等的胰腺癌发病率显著高于其他人群。

三、如果对胰腺癌进行早期诊断?
由于胰腺癌早期没有特异性症状,所以如果想依靠某些症状或身体不适来诊断胰腺癌,基本不可能实现早期诊断,换句话说,有症状的胰腺癌通常已进入中晚期阶段,所以各种影像学检查和肿瘤标记物筛查才是早期发现恶性肿瘤的可行方法,当然如何合理选择检查手段以避免浪费医疗资源,或者被某些心术不正的人故意说成“过度医疗”也未可知!仁者见仁智者见智,不按照科学去办事,只能祈祷自己别碰上倒霉事了!

1)针对高危人群进行检查
高危人群包括:有胰腺癌家族史,突发糖尿病,慢性胰腺炎和胰腺导管内乳头状粘液瘤(二者均属癌前病变),家族性腺瘤性息肉病,因良性病变行远端胃大部切除者,吸烟、大量饮酒,及长期接触有害化学物质,上腹部非特异性症状者。
2)肿瘤标记物检查
糖链抗原19-9(CA19-9)是临床最常用的胰腺肿瘤标志物,也适合作为一种判断治疗效果的指标,但并足以作为早期诊断的指标,其他标志物也有研究,如血清粘蛋白(MUC1)、S100蛋白检测等对胰腺癌早期诊断都有一定作用。
3)影像学诊断
除大家熟知的CT和核磁检查之外,早期胰腺癌的诊断需要更多靠近胰腺的检测,包括内镜逆行胰胆管造影(ERCP),内镜超声(EUS)等,可发现胰管轻度扩张(这可能是早期胰腺癌唯一的影像学表现)和提高较小肿瘤的检出率,并可通过收集胰液或细针穿刺来进行细胞学和组织学检查。
正电子发射体层摄影(PET/CT)可提高胰腺癌与慢性胰腺炎的鉴别准确率,同时对转移灶也有较高的敏感性;经口胰管镜(POPS)与胰胆管内超声(IDUS)属于更为先进的内镜技术,大多数医院还不具备这样的检查条件。
四、胰腺癌重在综合治疗
即使通过上述手段,胰腺癌仍难以做到早期发现,因此,在现有条件下,应强调胰腺癌的多学科综合诊治(MDT),根据胰腺肿瘤的病理类型、临床分期等,结合病人的具体体力状况和化验指标,采取手术、放、化疗相结合,并积极寻找潜在可用的靶向药物,以尽量达到治愈或控制肿瘤进展,提高患者生活质量,延长带瘤生存时间的治疗目的。此外,胰腺癌患者往往合并营养不良、疼痛、乏力等,因此对于对症、营养支持和止痛治疗也应得到重视。
版权声明:本文内容由互联网用户自发贡献,该文观点仅代表作者本人。本站仅提供信息存储空间服务,不拥有所有权,不承担相关法律责任。如发现本站有涉嫌抄袭侵权/违法违规的内容, 请通知我们,一经查实,本站将立刻删除。